类风湿关节炎(RA)和强直性脊柱炎(AS)是两种常见的自身免疫性关节炎,影像学诊断在鉴别和管理这些疾病中发挥关键作用。本文重点探讨强直性脊柱炎的影像学特征,并简要比较类风湿关节炎的影像学表现。
一、强直性脊柱炎的影像学诊断
强直性脊柱炎主要影响中轴骨骼,尤其是骶髂关节和脊柱。影像学技术包括X射线、CT和MRI,它们是诊断和监测疾病进展的重要工具。
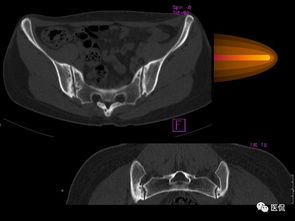
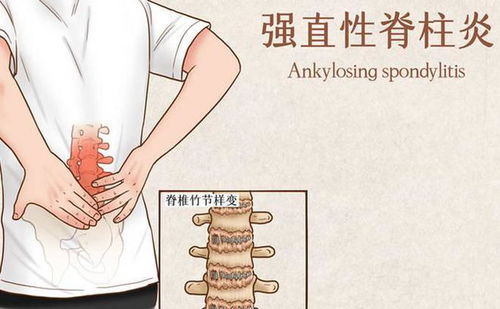
1. X射线表现:早期可能显示骶髂关节模糊、硬化或侵蚀;晚期可见关节融合、脊柱竹节样变(韧带骨赘形成)和方形椎体。
2. CT扫描:提供更详细的骨骼结构视图,有助于早期检测骶髂关节侵蚀和硬化,但辐射暴露较高。
3. MRI:对早期诊断尤其重要,能显示活动性炎症,如骨髓水肿、滑膜炎和附着点炎,这些在X射线上可能不明显。MRI还可评估疾病活动性和治疗反应。
影像学诊断标准常结合临床症状,如慢性背痛和活动受限,以支持AS的诊断。
二、类风湿关节炎的影像学特征
作为对比,类风湿关节炎主要影响外周关节,如手、腕和足部。影像学表现包括:
- X射线:早期可见关节周围骨质疏松和软组织肿胀;进展期出现关节间隙狭窄、边缘性侵蚀和畸形。
- MRI和超声:能检测早期滑膜炎和骨侵蚀,帮助评估炎症活动。
与AS不同,RA的影像学重点在于对称性多关节炎和侵蚀性变化,而非中轴骨骼的融合。
三、总结
强直性脊柱炎的影像学诊断依赖于中轴骨骼的特征性变化,如骶髂关节炎和脊柱竹节样变,而类风湿关节炎则以外周关节侵蚀为主。影像学不仅辅助诊断,还指导治疗决策和监测疾病进展。早期使用MRI可提高AS的诊断准确性,减少误诊和延迟治疗。医生应结合临床和影像学数据,制定个体化管理策略。